“La psoriasis está afectando a millones a nivel mundial, influyendo no solo en la salud de la piel sino también en las articulaciones, la inmunidad general y el bienestar mental”, dice el Dr. Prachi B Bodkhe, dermatólogo de Envi Estética. “Aunque no se puede prometer una cura, esta condición se puede manejar de manera efectiva con supervisión médica, cambios en el estilo de vida y conciencia de las condiciones asociadas”, agrega.
Es importante que los pacientes eviten la automedicación. Como explica Bodkhe, “el manejo de la psoriasis es complejo, y los tratamientos que funcionan para una persona pueden ser dañinos o ineficaces para otra”. Después de la guía de su proveedor de atención, someterse a pruebas cuando se recomienda y adoptar un estilo de vida saludable puede ayudar a reducir la recurrencia y prolongar la remisión. Este Mes Mundial de la Psoriasis, los dermatólogos profundizan en los primeros letreros para tener en cuenta y cómo ayudar a la gestión de esta condición incurable.
Signos y diagnósticos tempranos
La Dra. Akanksha Sanghvi, dermatóloga y fundadora de Oprava Estética, comparte su experiencia en los signos comunes de la psoriasis y cómo se diagnostica.
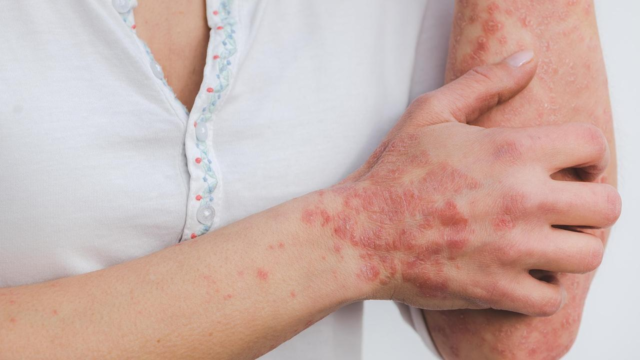
“La psoriasis comienza con mayor frecuencia como un parche de rosa salmón comúnmente visto en rodillas y codos o cuero cabelludo también. Inicialmente, puede ser ligeramente rugoso tocarse con copos finos y puede tener una sensación de ardor suave. Progresa para volverse más grueso con el tiempo con escalas plateadas”, dice Sanghvi.
Distinguir la psoriasis del eccema puede ser complicado. “El síntoma más importante que distingue al eccema de la psoriasis es la picazón. El eccema tiende a presentarse con picazón intensa en comparación con la psoriasis. La ubicación de la erupción también es un diferenciador clave, la psoriasis tiende a ocurrir en el cuero cabelludo, las rodillas y los codo y la parte baja de la espalda. Eczema es comúnmente observado en las rodillas, dentro de las rodillas y perros de las perros de las rodillas, especialmente los cuellos, especialmente en los niños.
Criterios de diagnóstico clave
Los dermatólogos usan varias herramientas y exámenes para confirmar un diagnóstico de psoriasis.
1. Examen clínico: los médicos buscan signos específicos, como los ‘fenómenos de Koebner’ (lesiones que ocurren en áreas de trauma), distribución simétrica, fronteras bien definidas y escalas plateadas. Cuando estas escalas se eliminan suavemente, revelan puntos de sangrado subyacentes, un signo conocido como ‘signo de auspitz’.
2. Cambios en las uñas: la psoriasis puede causar pequeñas abolladuras o pozos en la superficie de la uña, engrosamiento, decoloración o la uña que se aleja de la piel.
3. Artritis psoriásica: en algunas personas, la afección afecta las articulaciones, causando dolor, rigidez e hinchazón, particularmente en los dedos de los pies, los dedos o la espalda baja.
4. Dermatoscopia: un microscopio cutáneo de mano llamado dermatoscopio puede revelar patrones típicos en ciertas enfermedades de la piel. La psoriasis muestra pequeños puntos rojos regulares y escamas blancas, mientras que las infecciones por eccema y hongos tienen diferentes patrones.
5. Biopsia de la piel: se toma una pequeña pieza de piel para un examen y se observa bajo un microscopio. En la biopsia, la psoriasis muestra capas de piel engrosadas, con una capa superior más delgada o faltante y pequeñas colecciones de glóbulos blancos llamados microabsores.
Manejo de síntomas: desde la picazón hasta el dolor en las articulaciones
Los pacientes pueden controlar de manera efectiva los síntomas específicos y a menudo debilitantes de la psoriasis, como picazón severa, escala y dolor articular asociado con la artritis psoriásica.
Bodkhe señala que el manejo de los síntomas implica tanto el alivio a corto plazo durante las bengalas y las estrategias a largo plazo para minimizar la recurrencia. “Todos los síntomas mencionados requieren tratamientos médicos como corticosteroides tópicos de alta potencia o inhibidores de la calcineurina para reducir la inflamación. Lo que espero que hagan mis pacientes es usar los humectantes basados en ceramidas libres de fragancias tanto como sea necesario. Para el dolor en las articulaciones, recomienda considerar la fisioterapia junto con los medicamentos recetados.
Otros tratamientos incluyen:
1. Agentes queratolíticos como la urea y el ácido salicílico, que ayudan a aflojar las escalas.
2. Fototerapia UVB de banda estrecha, que ayuda a ralentizar la rotación de la piel.
Cambios de estilo de vida
“Las medidas de estilo de vida no pueden reemplazar el tratamiento médico, pero pueden reducir significativamente los brotes y mejorar la calidad de vida”, dice Bodkhe.
Ella resalta varios cambios clave en el estilo de vida:
1. Dieta: incluya alimentos antiinflamatorios como verduras de hoja verde, bayas, pescado graso, nueces y granos integrales. Reduzca los alimentos, azúcar y alcohol embalados y procesados.
2. Manejo de peso: Mantenga un peso saludable, ya que la obesidad está vinculada a una enfermedad más grave y una respuesta de tratamiento más pobre.
3. Manejo del estrés: use la atención plena, el yoga o los ejercicios de respiración para reducir las hormonas del estrés. La terapia cognitiva-behavioural también puede ayudar a hacer frente al estrés por enfermedad crónica, y la actividad física regular puede aumentar el estado de ánimo.
Categorías de psoriasis
Sanghvi describe los diferentes tipos de psoriasis y sus enfoques de tratamiento.
1. Psoriasis de placa: el tipo más común, se presenta como placas rosas gruesas de salmón con escamas plateadas.
2. Psoriasis guttada: manchas pequeñas, rojas y escamosas que a menudo aparecen después de una infección de garganta estreptocócica.
3. Psoriasis inversa: parches rojos lisos en pliegues de la piel con menos escala.
4. Psoriasis pustular: protuberancias blancas o amarillas llenas de pus sobre la piel roja, no causadas por la infección.
5. Psoriasis eritrodérmica: un tipo raro y severo donde la mayor parte de la piel se vuelve roja, caliente, picazón y exfoliaciones. Esto requiere atención médica urgente.
Comprender la psoriasis palmo-plantar
El diagnóstico y la presentación clínica de la psoriasis palmo-plantar difieren de otras formas de psoriasis. La psoriasis palmo-plantar se presenta como placas gruesas y escamosas en las palmas y/o suelas, a menudo con grietas dolorosas. “A diferencia de otras formas de psoriasis, estas lesiones causan limitaciones funcionales importantes, que hacen que caminar, trabajar o manejar objetos dolorosos.
La afección puede confundirse con eccema, infecciones por hongos o dermatitis de contacto, a veces que requiere una biopsia para la confirmación. “La dificultad en el tratamiento surge de la combinación de piel gruesa, estrés mecánico constante y la necesidad de medicamentos fuertes pero seguros”, describe.
Debido a la reducción de la penetración tópica en PPP, el tratamiento a menudo debe ser más intensivo y múltiple. Bodkhe enumera opciones de tratamiento efectivas:
1. Corticosteroides de alta potencia bajo oclusión para una mejor absorción.
2. Tratamientos combinados con calcipotriol tópico.
3. Fototerapia dirigida como PuVA o láser Excimer.
4. Terapia sistémica con inmunosupresores, inmunomoderadores y productos biológicos como tofacitinib y adalimumab para casos severos o cuando hay artritis psoriásica.
5. dejar de fumar y limitar el consumo de alcohol también son imprescindibles.
Psoriasis y condiciones asociadas
Existe un vínculo conocido entre la psoriasis y otras condiciones autoinmunes. Bodkhe explica la conexión específica entre la psoriasis palmo-plantar y la disfunción tiroidea. “Sí, hay algunos estudios que muestran vínculos entre la psoriasis palmo-plantar (PPP) y las condiciones de tiroides autoinmunes, particularmente la tiroiditis de Hashimoto, sin embargo, no todos los pacientes diagnosticados con psoriasis palmo-plantar tienen una enfermedad relacionada con la tiroides”, afirma.
Las posibles razones para este enlace son mecanismos autoinmunes compartidos, donde el sistema inmune ataca los tejidos sanos y la inflamación sistémica crónica, lo que aumenta el riesgo de múltiples condiciones autoinmunes.
“La conciencia es importante ya que la detección temprana y el tratamiento de la enfermedad tiroidea pueden ayudar a estabilizar los síntomas de la piel”, dice Bodkhe. Ella aconseja que los médicos deben evaluar a los pacientes con PPP para problemas de tiroides cuando los síntomas sugestivos de enfermedad tiroidea están presentes.
Tratamiento
El tratamiento para la psoriasis depende de su tipo y gravedad. “El objetivo siempre es calmar el sistema inmune hiperactivo, reducir la inflamación y curar la piel”, dice Sanghvi.
1. Tratamientos tópicos: para la psoriasis de placa, los médicos a menudo comienzan con cremas corticosteroides, cremas a base de vitamina D y emolientes.
2. Fototerapia: para áreas más grandes o cuando las cremas no son lo suficientemente controladas, la luz UVB controlada puede ralentizar el crecimiento de las células de la piel.
3. Medicamentos sistémicos: los medicamentos orales como el metotrexato, la ciclosporina o la acitretina pueden controlar la inflamación desde adentro.
4. Biológicos: estas inyecciones específicas bloquean señales inmunes específicas y se usan para casos moderados a severos o cuando otros tratamientos fallan.
5. Tratamientos específicos del tipo: la psoriasis guttada puede despejar con humectantes, terapia de luz o antibióticos. La psoriasis inversa responde a cremas de esteroides suaves. La psoriasis pustular y eritrodérmica es más grave y a menudo requieren hospitalización con medicamentos orales o inyectados fuertes.
En todo tipo, Sanghvi enfatiza, “evitar desencadenantes, mantener la piel bien hidratada y seguir el plan de un dermatólogo es clave para el control a largo plazo”.